بيهوش کردن براي عمل جراحي
عمل جراحي همواره ترس و دلهرهاي براي بيمار ايجاد ميکند. يکي از دلايل اين استرس و نگراني ممکن است بيهوشي و عوارض ناشي از آن باشد.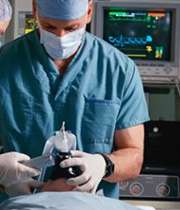
دکتر حسين علي شريف، متخصص بيهوشي و مراقبتهاي ويژه در اينباره ميگويد:
به طور معمول در جراحيهايي که در گذشته انجام ميگرفت، خود جراح، کار بيهوشي را انجام ميداد، اما با پيشرفت علم و روش هاي جراحي و با توجه به اهميت حفظ سلامت بيمار، ايجاد رشتهاي جديد در دانشگاه که به صورت جداگانه وظيفه مراقبت از بيمار را داشته باشد احساس شد.
با پيدايش رشته تخصصي بيهوشي، جراح فقط کار جراحي را انجام مي دهد و مراقبت از بيمار، کنترل وضعيت قلب او، فشار خون و ... به متخصص بيهوشي مربوط ميشود.
روشهايي مانند بيهوشي عمومي، بيحسي موضعي و بيحسي نخاعي روشهايي هستند که با توجه به سن بيمار، طول مدت جراحي، محل جراحي و داشتن سابقه بيماري، براي بيهوش کردن فرد انتخاب ميشوند.
بهتر است براي بيمار مسن که به نارسايي قلبي هم مبتلاست، تا جايي که ممکن است از روش بيهوشي عمومي استفاده نکرد. در چنين شرايطي شايد بهتر باشد جراحي با روش بيحسي نخاعي انجام شود.
بيهوشي عمومي
در بيهوشي عمومي، از طريق رگ بيمار، داروها تزريق مي شوند و بيمار به طور کامل هوشيارياش را از دست ميدهد. البته متعاقب آن عوارض خاصي نيز ممکن است براي بيمار ايجاد شود؛ به عنوان مثال شايد وي دچار ايست تنفسي شود که در آن شرايط نياز است از دستگاههاي پيشرفتهاي استفاده کرد. در طول جراحي به طور کامل از بيمار مراقبت شده، فشار خون و شرايط قلبي وي را کنترل مي کنند.
بهتر است تا حدي که امکان دارد از روش بيهوشي عمومي به دليل اثراتي که روي قلب و ريه ميگذارد، پرهيز شود. به غير از عوارضي که ممکن است حين عمل براي بيمار پيش بيايد، عوارضي نيز وجود دارد که شايد بعدها بيمار را درگير کند.
در مواردي نادر، بيمار ممکن است طي عمل جراحي در حالت بيداري باشد، به اين معنا که چشمانش بسته بوده و کاملا بيحرکت باشد، اما صداهايي را شنيده و حتي اندکي درد داشته باشد. اين موارد ميتواند باعث شود بيمار در آينده دچار ناراحتيهاي عصبي، بيخوابي و حواسپرتي شود.
در برخي جراحيهاي خاص مانند سزارين و در مورد بيماران تصادفي که به اتاق عمل ميآورند، به دليل استفاده از ميزان کمتر داروي بيهوشي، احتمال بروز اين مشکلات بيشتر است.
البته با توجه به پيشرفتهاي علم، امروزه بيهوشي عمومي نيز روشي کم خطر و با عوارضي کم است.
بيحسي نخاعي
در اين روش، دارو در قسمت کمر بيمار و در جايي که نخاع وجود دارد، تزريق ميشود. نوع دارو نيز با توجه به طول مدت زمان جراحي انتخاب ميشود. البته در شرايطي که عمل طولاني باشد ـ معمولا بيشتر از 5/2 ساعت ـ بايد از بيهوشي عمومي استفاده کرد.عوارضي مثل افت فشار خون و کاهش ضربان قلب نيز طي مدت جراحي ممکن است وجود داشته باشد.برخي عوارض نادر نيز ممکن است بعد از عمل جراحي ايجاد شود؛ مثل سردرد که البته امروزه به علت استفاده از سوزنهاي ريزتر احتمال بروز آن خيلي کم شده است. اين سردردها خفيف بوده و حتي بدون درمان بهطور معمول پس از دو هفته کاملا از بين رفته و هيچ اثري از آن باقي نميماند.کمردرد نيز ديگر عارضهاي است که به احتمال خيلي کم ممکن است بروز کند. اما در اين شرايط نيز مريض با دارو درماني خوب خواهد شد. گاهي نيز کمردرد به علل مختلف ديگري ايجاد ميشود. براي نمونه پس از بارداري، کمردرد وجود دارد؛ چه زايمان با بيحسي نخاعي انجام شود و چه با روش ديگر.در کل بيحسي نخاعي از بيهوشي عمومي روشي بهتر و مناسبتر است، خطرات کمتري دارد و عوارض بعدي آن نيز کمتر است.
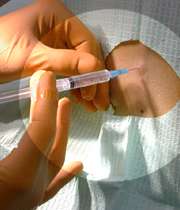
بيحسي موضعي
در بيحسي نخاعي، کل اعصابي که از نخاع خارج ميگردد، بلوکه (بي حس) ميشوند. ولي حالتي نيز به نام بلوک عصبي محيطي (بي حسي موضعي) وجود دارد، به اين معنا که خود عصبي را که وارد منطقه جراحي ميشود بلوکه ميکنيم.
بيحسي موضعي کم خطرترين روش است و براي کاهش استرس بيمار از داروهاي آرام بخشي که خطر کمي دارند، نيز ميتوان استفاده کرد.
عوامل موثر در انتخاب روش مناسب
نوع جراحي نيز در انتخاب روش مناسب مهم است. در برخي جراحيها مانند سزارين سعي ميشود تا حد امکان دارو وارد خون جنين نشود، شايد بهتر است بگوييم در اين جا بهترين روش، بيحسي نخاعي است.محل جراحي هم در انتخاب روش بيهوشي يا بيحسي مهم است. در برخي جراحيها امکان استفاده از بيحسي نخاعي وجود ندارد؛ به عنوان مثال در جراحيهايي که روي صورت يا قسمتهاي فوقاني قفسه سينه انجام ميگيرد. ولي در کل سعي ميشود در جراحيهايي که از قسمت ناف به پايين است از روش بيحسي نخاعي استفاده شود.امروزه و با توجه به پيشرفتهاي پزشکي، بيهوشي عمومي و بيحسي نخاعي بيخطر بوده و مشکلات خاصي ايجاد نميکنند. وي در نهايت باز هم به بيماران توصيه ميکنيم قبل از عمل جراحي، از جراح خود بخواهند آنها را به يک متخصص بيهوشي ارجاع داده و معاينات و آزمايشات لازم را انجام دهند.در مجموع بايد گفت اگرچه بيحسي موضعي از بيهوشي عمومي بهتر است، اما اين که بهترين شيوه بيهوشي يک بيمار چگونه بايد باشد را پزشکان متخصص تشخيص ميدهند. به همين دليل، بيماراني که قصد جراحي دارند براي کاهش عوارض و مشکلات بيهوشي بهتر است قبل از عمل با يک متخصص بيهوشي نيز مشورت کنند.
چطور خشکي شانه را رفع کنيم؟
مهم ترين راه درمان بيماري شانه يخ زده، شامل کنترل درد شانه و حفظ دامنه حرکت شانه تا حد امکان است.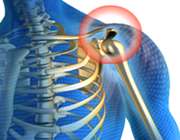 شانه يخ زده (Frozen shoulder) يک بيماري است که باعث خشکي و درد مفصل شانه مي شود. علائم اين بيماري معمولا به تندريج شروع شده و با گذشت زمان بدتر مي شوند و معمولا طي يک يا دو سال برطرف مي گردند.در قسمت اول اين مطلب علائم و عوامل خطر اين بيماري را برايتان گفتيم. حالا راه هاي تشخيص و درمان آن را برايتان مي گوييم.
شانه يخ زده (Frozen shoulder) يک بيماري است که باعث خشکي و درد مفصل شانه مي شود. علائم اين بيماري معمولا به تندريج شروع شده و با گذشت زمان بدتر مي شوند و معمولا طي يک يا دو سال برطرف مي گردند.در قسمت اول اين مطلب علائم و عوامل خطر اين بيماري را برايتان گفتيم. حالا راه هاي تشخيص و درمان آن را برايتان مي گوييم.
راه هاي تشخيص شانه يخ زده
پزشک طي معاينه شانه شما، از شما مي خواهد يک سري حرکات خاص را انجام دهيد تا درد شانه و ميزان حرکت آن را بررسي کند.همچنين پزشک وقتي بازوي شما را حرکت مي دهد، از شما مي خواهد که عضلات خود را شل کنيد تا بفهمد دچار شانه يخ زده هستيد يا آسيب عضله گرداننده شانه.بيماري شانه يخ زده معمولا از روي علائم و نشانه هاي آن مشخص مي شود. ولي ممکن است پزشک يک سري آزمايشات تشخيصي مثل ام آر آي يا عکسبرداري با اشعه ايکس را براي شما بنويسد تا ساير مشکلات ساختاري شانه را رد کند.استفاده موضعي از گرما (مثل کيسه آب گرم) يا سرما (مثل کيسه يخ) روي ناحيه شانه مي تواند درد آن را تسکين دهد
راه هاي درمان شانه يخ زده
مهم ترين راه درمان شانه يخ زده شامل کنترل درد شانه و حفظ دامنه حرکت شانه تا حد امکان است.
داروها
مصرف داروهاي مسکن مثل بروفن مي تواند درد و التهاب شانه يخ زده را کم کند.در برخي موارد، ممکن است پزشک داروهاي مسکن و ضد التهاب قوي تري را براي شما تجويز کند.
روش هاي درماني
متخصص فيزيوتراپي مي تواند به شما يک سري ورزش هاي کششي را ياد دهد که تا حد امکان حرکت شانه شما را حفظ کنند.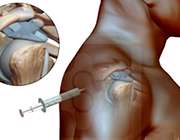
عمل جراحي و ساير روش هاي درماني
در بيشتر موارد، مشکل شانه يخ زده طي 12 تا 18 ماه خود بخود بهتر مي شود.در مواردي که علائم اين بيماري هميشگي و دائمي است، پزشک موارد زير را به شما توصيه مي کند:
1- تزريق داروهاي کورتوني: تزريق داروهاي کورتوني به مفصل شانه، درد آن را کم کرده و حرکت شانه را بهبود مي دهد.
2- انبساط مفصل شانه: تزريق آب استريل به کپسول مفصل شانه باعث کشش و انبساط آن شده و حرکت مفصل را راحت تر مي کند.
3- درمان دستي (مانيپولاسيون) شانه: در اين روش درماني، پزشک شما را بيهوش و يا شانه شما را بي حس مي کند تا دردي را احساس نکنيد. سپس پزشک، مفصل شانه شما را در جهت هاي مختلفي حرکت مي دهد تا بافت (کپسول) سفت شده را شل کند. بسته به ميزان فشاري که پزشک به شانه وارد مي کند، ممکن است فرد دچار شکستگي استخوان شانه شود.
4- عمل جراحي: اگر هيچ روش درماني به شما کمک نکند، ممکن است پزشک براي برداشتن بافت زخمي و چسبندگي هاي داخل مفصل شانه، آن را جراحي مي کند. پزشکان معمولا اين عمل جراحي را توسط روش آرتروسکوپي (ديدن داخل مفصل) انجام مي دهند.در آرتروسکوپي، لوله هاي فلزي توخالي باريکي را از يک برش کوچک در اطراف مفصل، وارد آن مي کنند و روي مانيتور، داخل مفصل را مشاهده مي کنند.
شيوه زندگي و درمان هاي خانگي
استفاده منظم و مداوم از شانه طي فعاليت هاي روزمره مي تواند خشکي شانه را کم کرده و ميزان حرکت آن را افزايش دهد.استفاده موضعي از گرما (مثل کيسه آب گرم) يا سرما (مثل کيسه يخ) روي ناحيه شانه مي تواند درد آن را تسکين دهد.
جلوگيري از شانه يخ زده
يکي از مهم ترين علل ابتلا به بيماري شانه يخ زده، حرکت ندادن آن براي مدت زمان طولاني است که بعد از آسيب شانه (مثلا در تصادف)، شکستگي استخوان بازو و يا سکته مغزي رخ مي دهد.اگر بعد از آسيب شانه، حرکت دادن آن برايتان سخت بود، از پزشک بپرسيد چه ورزش هايي را مي توانيد طي دوران بهبودي آسيب شانه انجام دهيد که حرکت مفصل شانه را حفظ کند.


 ویژگیهای اختلال بیش فعالی در بزرگسالان
ویژگیهای اختلال بیش فعالی در بزرگسالان 